A Ciriè il reparto di cardiologia è un’eccellenza
CIRIE’ (TO) – Proseguendo con la formula di comunicazione/informazione scientifica con cui abbiamo già scritto su vari argomenti (consultabili nell’archivio di Notizie sotto il nome dell’autore: “I due cervelli”, “I pfas”, “In volo con le gru”, “Scopriamo il mondo” “Le monetine di Roosevelt”, “Messa tridentina”…), cercando di farlo al meglio e con l’assoluta ed unica premessa, in questo caso, che NON siamo medici e che vogliamo solo informare rimandando per qualsiasi dubbio o approfondimento allo specialista, proponiamo oggi spunti di conoscenze su tachicardia e fibrillazione atriale.
Oltre che a notizie sul reparto di cardiologia di Cirié che, tra chi lo conosce, c’è unanimità nel definirlo un’eccellenza in Italia.
Il cuore, si sa!, è un organo fondamentale della vita ed è quello tra i più sensibili e delicati, che ci fa tremare quando scopriamo qualcosa che lo riguarda che non va.
Oggi parliamo di lui, riportando un esempio concreto accaduto in questi giorni, ringraziando pubblicamente il cardiologo Marco Giuggia dell’ospedale di Ciriè gentilmente prestatosi a rispondere alle nostre domande, e poi, per specificare meglio quel “Impariamo a capire e a conoscerci” del titolo.
Medici, infermieri e personale ausiliario sono “noi”, sono come noi, in certi momenti più importanti di noi: trattiamoli bene e con pazienza e rispetto! Il surplus dei problemi e delle cose che non vanno nascono dalla Sanità malata nell’organizzazione, dalla scarsità di investimenti (personale o macchinari), non dal comportamento dei singoli, che anzi sono sempre sotto stress soprattutto in certi reparti, come il Pronto Soccorso!
Bene, esaminiamo ora alcuni lievi e gravi problemi del nostro muscolo-pompa-cuore, centro depositario di così tanti interessi, argomenti e cose anche “non materiali”.
Uno dei suoi aspetti da tenere sotto controllo è la “tachicardia” che può essere sinusale (periodica o una tantum) o patologica, con un aumento del numero dei battiti del cuore, tale che esso diviene accelerato, superando anche le 100 pulsazioni al minuto.
È un disturbo piuttosto comune, generalmente derivante da situazioni che determinano una condizione di stress sia fisico che emotivo e in questi casi si parla di tachicardia sinusale, aritmia che provoca un aumento della velocità e della frequenza del regolare ritmo cardiaco. Queste accelerazioni possono essere provocate, tra l’altro, da febbre, da alcuni farmaci (ad esempio i vasodilatatori, i simpaticomimetici, gli anticolinergici. l’idralazina…), oppure da un consumo eccessivo di alcool e/o di sigarette, dall’ipertiroidismo, dall’eccessivo esercizio fisico, da una forte ansia o un’intensa emozione, etc…
Se la tachicardia si presenta però – come nel caso in esame – in maniera improvvisa e in condizioni di riposo, senza motivazioni esterne e senza alcun disturbo o disagio evidente (che in molti casi però si hanno, quali mancanza di fiato, senso di soffocamento, respiro corto, dolore al petto, debolezza estrema…), allora è considerata patologica e può diventare pericolosa per la salute.
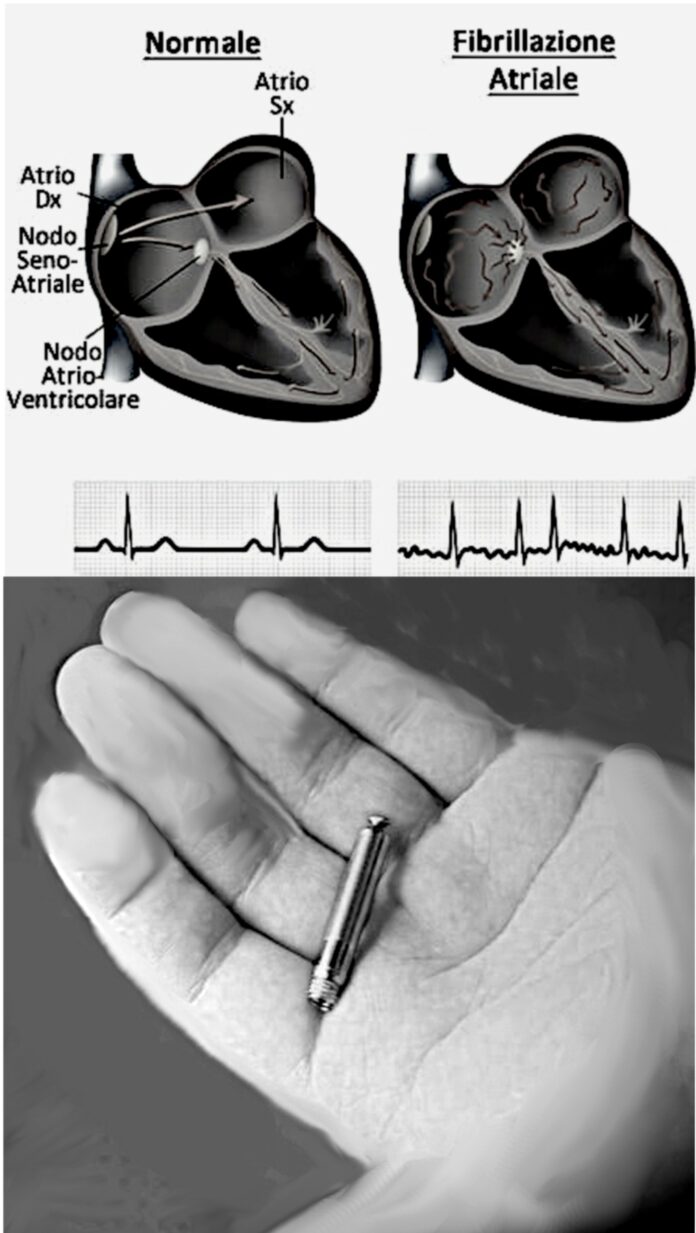
Il termine “sinusale” indica il punto di origine di tale aritmia, cioè il nodo o seno atriale. Durante un fenomeno di tachicardia sinusale, la frequenza cardiaca può arrivare anche fino a 180 battiti al minuto, e l’inizio e la cessazione sono graduali.
La tachicardia sinusale rappresenta un disturbo molto comune e può riguardare anche i bambini, le donne in gravidanza o comparire quando si ha la febbre. In genere non è rischiosa per la salute ma è un disturbo transitorio che sparisce insieme alla causa che l’ha determinata.
La tachicardia diventa patologica invece, quando è figlia di un’anomalia cardiaca che causa la produzione di segnali elettrici ad elevata frequenza, responsabili dell’accelerazione del battito.
Ne esistono di 4 o 5 tipi diversi; quella di cui ci occupiamo oggi è una delle meno gravi: la “fibrillazione atriale”. La fibrillazione atriale consiste in un’irregolarità del battito cardiaco in cui gli atri (le cavità superiori del cuore) pulsano in modo molto rapido (300-600 bpm) e anomalo.
La fibrillazione atriale è l’aritmia più diffusa nella popolazione e tende a crescere con l’aumentare dell’età. Non è una patologia che comporta rischi per la vita del paziente – che può continuare a vivere in modo regolare con opportuni accorgimenti medici, clinici ed alimentari (movimento, stile di vita …) – ma può avere conseguenze più serie, se non viene inquadrata e curata correttamente.
La presenza di una fibrillazione atriale comporta una compromissione della capacità contrattile del miocardio (il muscolo del cuore) e il suo mancato trattamento può sfociare in complicanze come l’ictus o l’insufficienza cardiaca.
Ora torniamo all’“esempio concreto”. Il soggetto è stato donatore di sangue fino ai 70 anni; negli ultimi anni di donazioni scopre di avere delle extrasistole (alterazione, spesso benigna, del ritmo cardiaco, con una contrazione – pulsazione anticipata del cuore), ma né l’holter (controllo del cuore nelle 24 ore), né l’esame sotto sforzo rilevano anomalie, per cui rientra nel giro delle donazioni.
Alcuni anni dopo – grazie proprio all’ospedale di Ciriè, al dottor Marco Giuggia e ad un loop recorder (registrazione prolungata, a distanza, del ritmo cardiaco) – scopre proprio una fibrillazione atriale, che può essere asintomatica (come nel caso in esame) o, più frequentemente, manifestarsi con palpitazione (o cardiopalmo), vertigini, svenimenti, sincope (perdita improvvisa e temporanea di coscienza), dolore toracico, dispnea (difficoltà respiratorie), sensi di ansia, astenia (debolezza) e ridotta capacità allo sforzo fisico.
La fibrillazione è classificata in tre modi diversi: parossistica, persistente e permanente. Quella del primo tipo raramente richiede trattamenti terapeutici specifici, in quanto tende ad esaurirsi da sola (da pochi minuti a 48 ore circa). Nel secondo e terzo caso la fibrillazione non si esaurisce da sola ma, di volta in volta, nella specificità, necessita di cure appropriate.
In questi casi l’intervento da effettuare varia in funzione di diversi fattori: cause, sintomi, stato di salute del paziente e sua storia clinica… ma hanno tutti in comune lo stesso obiettivo: ripristinare il normale ritmo cardiaco, controllarlo e prevenire la formazione di trombi (causa di ictus).
Di caso in caso, trovano applicazione l’impiego di farmaci per ridurre la frequenza cardiaca (antiaritmici e beta bloccanti) e per prevenire i trombi (anticoagulanti), la cardioversione elettrica e l’ablazione transcatetere (chirurgica).
La cardioversione viene realizzata con anestesia e un defibrillatore che permette di resettare il ritmo di battito cardiaco riportandolo alla normalità, tramite una scarica elettrica da due elettrodi posti in punti precisi del torace (dura pochi minuti).
L’ablazione transcatetere è invece un intervento chirurgico che consente di distruggere l’area di tessuto cardiaco responsabile dell’alterazione del battito che scatena la fibrillazione atriale, e viene eseguita con uno speciale catetere introdotto nelle vene fino al cuore dove, individuata l’area malata, infonde con onde a radiofrequenza l’energia termica necessaria (dura 2-3 ore). Questo intervento si applica solo a quei casi per i quali sono risultati inefficaci sia i farmaci sia la cardioversione elettrica.
Nel caso in esame è stato sufficiente – ma in futuro non è da escludere il ritorno della fibrillazione – l’uso di farmaci e la cardioversione.
Cosa non mangiare con la fibrillazione atriale? Sarebbe opportuno evitare o limitare i seguenti cibi o bevande: caffè (la caffeina aumenta la pressione arteriosa e la frequenza cardiaca), bevande alcoliche (l’alcol danneggia le cellule cardiache e potrebbe favorire le aritmie o peggiorare quelle esistenti), alimenti ricchi di sale (favoriscono l’aumento della pressione sanguigna, quindi l’ipertensione), alimenti ricchi di tiramina (un aminoacido contenuto nei formaggi stagionati, nella salsa di soia e nei salumi), cibi con grassi, soprattutto quelli saturi, e alimenti troppo zuccherati, bevande incluse.
Infine una statistica. I pazienti affetti da fibrillazione atriale, se si sottopongono per tempo a tutte le terapie del caso, possono, nella media, condurre una vita attiva e di durata normale.
Il soggetto che ci ha raccontato la sua storia – che a nostra volta ringraziamo per la sua testimonianza preziosa per questo articolo – ci chiede di ringraziare sentitamente il dottor Ettore Cassetti, gli altri medici e tutto il personale paramedico dell’UTIC (Unità di Terapia Intensiva Cardiologica) di Ciriè.
Il reparto di cardiologia dell’ospedale di Ciriè – è doveroso e giusto dirlo! – è all’avanguardia in Italia ed è egregiamente diretto dal 2010 dal dottor Gaetano Senatore, un luminare, tra l’altro coautore con altri colleghi di una “Procedura di impianto e di follow-up di un sistema impiantabile di monitoraggio del ritmo cardiaco per la valutazione delle recidive aritmiche dopo ablazione trans catetere di fibrillazione atriale” (n.d.r.: apparecchio per stimolare e far funzionare meglio il cuore); è una struttura fra le prime in Italia e nel mondo ad aver recentemente presentato anche un nuovo pacemaker miniaturizzato senza fili: “Leadless – Aveir DR bicamerale” prodotto dalla Abbott.
Solo una decina di anni fa sono arrivati i primi pacemaker senza fili, con molti vantaggi, ma “monocamerali” (solo atrio o solo ventricolo), che utilizzano un singolo dispositivo collegato al cuore tramite fili elettrici, per cui non adatto a tutti, in quanto non può sincronizzare il battito delle due camere come è necessario.
Ecco quindi giungere, anche a Ciriè, il nuovo pacemaker Leadless (senza cateteri) bicamerale, dieci volte più piccolo di un pacemaker tradizionale, minore di una batteria AAA, certificato in Europa (Certificato CE, 3 giugno 2024. Organismo notificato 0123), con cui sono già stati eseguiti i primi impianti (non invasivi: in anestesia locale!) in Italia.
I vantaggi principali offerti vanno dalla riduzione dei rischi infettivi legati agli elettrocateteri e alla tasca sottocutanea, ai tempi di recupero più brevi, al minore impatto estetico, senza cicatrici visibili sul torace, ed a una maggiore libertà di movimento per il paziente.
Al momento con un solo difetto: costa circa 15mila euro, ad oggi non rimborsabili.
L’impasse iniziale del loro funzionamento – superare la difficoltà dei due elettrocateteri di parlare tra loro per essere in sincronia – è stato superato dalla Abbott con “apparente” semplicità, pur non essendo collegati tra loro, che ha brevettato un sistema di mini antennine grazie alle quali l’atrio colloquia con il ventricolo, i quali possono quindi contrarsi con la perfetta sincronia richiesta.
Nella fotocomposizione dell’autore, sopra una esemplificazione dei due ritmi degli elettrocardiogrammi, il primo, a sin, di un cuore sano, il secondo, a dx, di un cuore con fibrillazione atriale (foto tratta dal web). Sono visibili le due “camere” di cui alle frasi sul pacemaker.
Sotto il nuovo pacemaker Leadless della Abbott, foto rilevata dal sito web.
Franco Cortese Notizie in un click